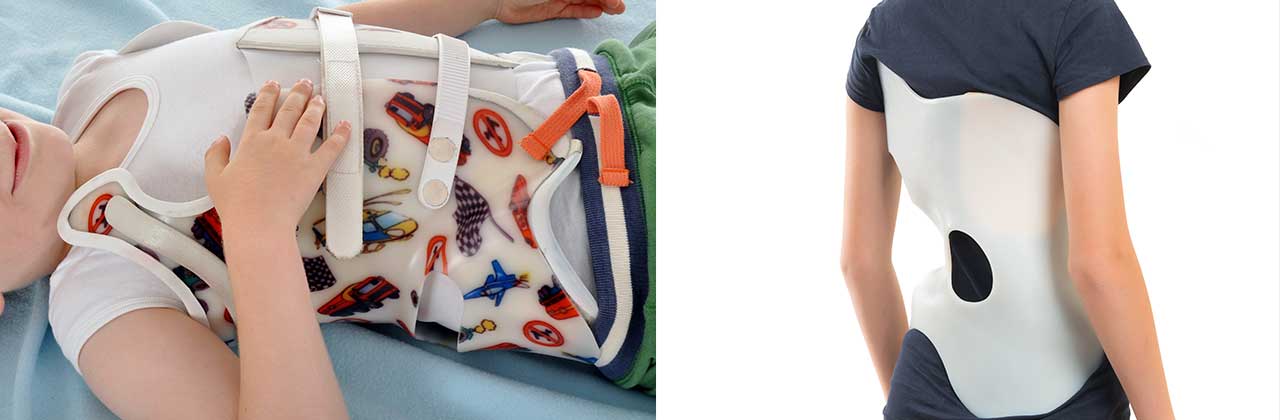
Skoliose Korsett
Das Chêneau-Korsett
ist nach seinem Ersterbauer Herrn Dr. J. Chêneau aus Saint Orens de Gameville, Frankreich benannt.
Die Orthese ist ein asymmetrisch gebautes Korsett, welches sich durch Druckzonen (Pelotten) und Freiräume (Expansionszonen) kennzeichnet. Die Derotation (d.h. Entdrehung des Körpers) ist mit der wichtigste Faktor des Korsetts. Eine weitere wichtige Funktion ist die dreidimensionale Aufrichtung des Körpers, d.h. auch das seitliche Profil (Sagittalebene) des Patienten wird normalisiert.
Damit das Korsett effektiv genutzt werden kann, ist ein gewisses Wachstum / Restwachstum des Körpers erforderlich. In seiner Entwicklungsgeschichte hat sich das Chêneau-Korsett bis zu seiner heutigen Variante stetig weiterentwickelt. Obwohl sich die Optik sehr verändert hat, werden immer noch die gleichen Konstruktions-Prinzipien angewandt. Zur Beurteilung der Bauweise wurde früher hauptsächlich das Röntgenbild herangezogen. Heute liegt der Schwerpunkt mehr auf dem optischen Erscheinungsbild der Patienten, d.h. die Rotation im Körper wird immer mehr herausgenommen.
Das Derotationsprinzip
Die im Querschnitt des Brustkorbes (A) deutlich erkennbare Verformung des Körpers wird im Chêneau-Korsett (B) durch gezielte Drücke und Freiräume wieder normalisiert.
Schematische Darstellung der Derotation des Körpers im Querschnitt durch den Brustkorb (Thorax):
Der skoliotische Körper wird durch die Wirkung des Korsetts – Druckzonen (rot) und Freiräume (blau) korrigiert, indem der Körper in Richtung der Freiräume wandern bzw. atmen kann (Pfeile)
Zur konservativen Skoliosetherapie gehört neben der krankengymnastischen Behandlung durch den Physiotherapeuten auch die Korsettversorgung. Eine Korsetttherapie ist ab 20° Cobb (Röntgenbild im Stehen) indiziert.
Ob es zur Korsettversorgung kommt, legt der behandelnde Orthopäde zusammen mit dem Patient /den Eltern des Patienten fest.
Im Laufe der Jahre hat sich das „Gesicht“ des Cheneau-Korsettes geändert. Beweggrund für die ständige Weiterentwicklung ist eine bessere Compliance des Patienten (mehr Freiheit duch weniger Korsett) und bessere Korrekturmöglichkeiten durch den Arzt / Orthopädietechniker (verstellbare Druckzonen).
Versorgungsbeispiele
CAD basierte Skoliose Orthesen – Verbesserung des Versorgungsstandards?
ie Orthesen-Therapie von heranwachsenden Patienten mit adoleszenter idiopathischer Skoliose (in Folge als AIS bezeichnet) darf inzwischen als wissenschaftlich gesicherte und wirksame Maßnahme im therapeutischen Sinne bezeichnet werden [1]. Sowohl national als auch international sind unterschiedlichste Therapieansätze zur optimalen Versorgung mit korrigierenden TLSO / LSO Orthesen zu beobachten. Auf die verschiedenen theoretischen Korrekturmechanismen folgen entsprechende Konstruktionsdetails an den einzelnen Korsetten. Bereits in groben Zügen können hier wesentliche Unterschiede im Design der einzelnen Orthesen schnell erkannt und zugeordnet werden. In ihren Erscheinungsformen sind korrigierende TLSO / LSO Orthesen zu unterscheiden:
– Krümmungsmuster spezifische Designs mit mehr als 3 Varianten
– Krümmungsmuster spezifische Designs mit weniger als 3 Varianten
– Korsette zur Unterstützung eines physiologischen sagittalen Profils
– Korsette zur Verringerung des sagittalen Profils
– Ventrale / dorsale Öffnung
– Klinische Überkorrektur einzelner Körpersegmente zueinander
5 Grundlagen zum sinnvollen Korsettdesigns:
Das zweckmäßige Design einer modernen Skoliose-Orthese ist krümmungsspezifisch und muss den pathologischen Sachverhalten Rechnung tragen. So haben sich unter Berücksichtigung wissenschaftlicher Erkenntnisse und dem täglichen Umgang mit den betroffenen Patienten folgende Korrekturmechanismen als „must have“ erwiesen:
1. Korrektur in der Frontalebene üblicherweise mit einem Kontrollröntgenbild im voll geschlossenen Korsett mit entsprechenden Markierungen der Druckzonen.
2. Verbesserung oder Unterstützung eines physiologischen Sagittalprofils im Sinne einer harmonischen BWS Kyphose und LWS Lordose. (Abb.1)
3. Rebalancierung des frontalen Körperlotes (C7- Rima Ani); idealerweise sollte eine lotrechte Ausrichtung der beiden anatomischen Kennpunkte in der Orthese erreicht werden.
4. Derotation des „Rippenberges“ bzw. „Lendenberges“ hin zur regelrechten Oberfläche.
5. Remodellierung der skoliotischen Körperoberfläche hin zur harmonischen und unauffälligen Gesamterscheinung des Patienten.
Unter Berücksichtigung der oben genannten Maßgaben kann nun individuell und patientenspezifisch ein Korsettdesign erstellt werden. Entscheidende Parameter zur Planung der Korsettversorgung sind neben einer Wirbelsäulen-Ganzaufnahme (konventionell/ 3 – dimensional) auch die klinische Erscheinung des Patienten. Die Maßabnahme als erster Arbeitsschritt kann wie folgt differenziert werden:
– Klassischer zirkulärer Gipsabdruck in korrigierter/ unkorrigierter Situation des skoliotischen Rumpfes
– Körperscan in nicht korrigierter Position stehend/ liegend mit einem stationären oder mobilen Oberflächenscanner
– Körperscan in Korrekturposition (manuell/ apparativ)
– Abnahme von Körpermaßen in anterior-posteriorer, lateral-lateraler und zirkulärer Maße,
gegebenenfalls mit speziellen dynamischen Maßen
In allen Fällen gehören eine Fotodokumentation in allen 4 Ebenen und der Vorneigetest nach Adams zum Standard.

Abb.1: Patientin mit A1 Krümmungsmuster nach Rigo. Links die CAD Korsett Planung. Das angepasste Korsett mit physiologischen Profil. Röntgenbild mit suiffizienter Aufrichtung in AP Betrachtung.
Die Rolle der CAD/ CAM-Technik in der Korsetttherapie
Bereits seit Mitte der 80er Jahre hält die CAD/ CAM-Technologie in die Orthopädie- und Rehabilitationstechnik Einzug. Im Laufe der Zeit sind die Lösungen im Bereich der Soft- und Hardware wesentlich einfacher in der Anwendung geworden. Geeignete Scans können inzwischen mit aufgerüsteten Tablet-PCs erreicht werden und sind somit einer breiten Masse an Technikern zugänglich. Die Digitalisierung von Körpersegmenten im Sinne eines Oberflächenscans und die Modifizierung mittels CAD-Software, sowie die Produktion über eine CAM-gesteuerte Fräse sind die wesentlichen Stationen im Prozess zur Erstellung des Polyurethan-Schaummodells. Der Produktionsprozess zur CAD-basierten Anfertigung von korrigierenden LSO/ TLSO-Orthesen beinhaltet verschiedene Möglichkeiten. Die individuelle Modifikation von Patientenscans zum geeigneten Funktionsmodell kann durch spezifische Reduktionen und Erweiterungen Stück für Stück erreicht werden. Druckzonen und Entlastungsbereiche werden digital am virtuellen Modell erarbeitet. Der digitale Arbeitsprozess unterscheidet sich hier in den einzelnen Schritten nicht von der klassischen, manuellen Tätigkeit am Gipsmodell. Positiv bei dieser Vorgehensweise sind die genaue Dokumentation der einzelnen Arbeitsschritte und deren Reversibilität. Ungünstige Modifikationen können während und nach der digitalen Bearbeitung gelöscht oder geändert werden. Die einzelnen Bearbeitungsschritte des digitalen Patientenmodells unterliegen jedoch weiterhin stark den individuellen Kenntnissen und Fähigkeiten des Technikers.
Gleichförmige Pathologien – gleichförmige Hilfsmittel
Im Umgang mit Patienten mit AIS sind regelmäßig gleichartige Erscheinungsformen in deren Morphologie zu erkennen. Gewisse radiologische Krümmungsmuster korrespondieren immer wieder mit den gleichen klinischen Erscheinungen. Rumpfüberhang bzw. Hüftprominenz zur Seite der Primärkrümmung sowie thorakale Krümmungen lassen sich von sagittal häufig als eher thorakale Rotationslordose radiologisch wie auch klinisch diagnostizieren [2]. Dieser dreidimensionalen Deformität sollte die Korsettkonstruktion möglichst in allen Anforderungen Rechnung tragen. Ähnlich der Schafteintrittsebene in der Oberschenkelprothetik lassen sich auch im Bereich der Rumpforthetik klar Winkel und Radien definieren, welche zu einem wirkungsvollen und sicheren Hilfsmittel führen sollen (Abb.2). Auch die Relation der einzelnen Korrekturflächen zueinander und entsprechende Expansionsräume sind somit klar zu lokalisieren und zu proportionieren. Unabdingbar für das Korsettdesign ist ein ausgewogenes Gleichgewicht aller Drehmomente bei anliegender Orthese (Abb.3).

Abb.2: Spezifische Konstruktion in TLSO Orthese Abb.3: Kräftegleichgewicht aller Korrekturflächen
Dieses komplexe Zusammenspiel einzelner Bedingungen und Variablen kann man mittels spezifisch geformter Basismodelle regelmäßig und gleichbleibend reproduzieren. Konstruktionen, welche definierten Krümmungsmustern zugeordnet sind, werden als sogenanntes Bibliotheksmodell (Abb.5) hinterlegt. Das Modell kann in mehreren Dimensionen und Proportionen gespeichert werden. Diese Basismodelle werden dann über die Maßeingabe für den einzelnen Patienten im CAD-Programm modifiziert (Abb.5), jedoch ohne unsachgemäße Modifikation der Urform (Abb.4).
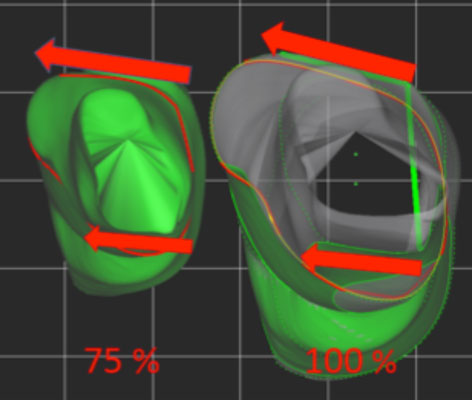
Abb.4: Reduktion des zirkulären Umfanges auf Höhe Sternum um 25%. Die grundlegende Formgebung bleibt erhalten.
Besonderes Augenmerk muss hier neben der exakten Maßeingabe auch auf anatomische Besonderheiten gelegt werden. So unterscheidet sich bekanntermaßen die männliche von der weiblichen Anatomie gerade im Bereich des Beckens besonders. Mit großer Häufigkeit sind bei Patienten mit AIS signifikante Veränderungen im sagittalen Profil zu erkennen. Der Abflachung der BWS Kyphose und der LWS Lordose sollte die Orthese aktiv entgegenwirken. Eine harmonische Schwingung sollte somit im Basismodell eingepflegt sein. Regelmäßig auftretende Probleme in Passform, Korrektur oder Körperstatik können unkompliziert am Basismodell geändert werden und schon bei der nächsten Versorgung behoben sein. Schnittführungen und anatomische Kantenverläufe können schon hier in das Modell eingepflegt werden und fördern somit den reibungslosen Ablauf im Bereich der Kunststofffertigung. Durch die beschriebenen ständigen Verbesserungen können mittelfristig funktionellere und bequemere Korsette mit einer sehr hohen primären Passform erzeugt werden. Die oft fehlerbehaftete und langwierige individuelle Modifikation von Patientenscans (ähnlich dem Gipsmodell) entfällt. Der Aufbau einer entsprechenden Modellbibliothek bedarf allerdings eines größeren Zeitaufwandes und im Verlauf kontinuierlicher Aufmerksamkeit.
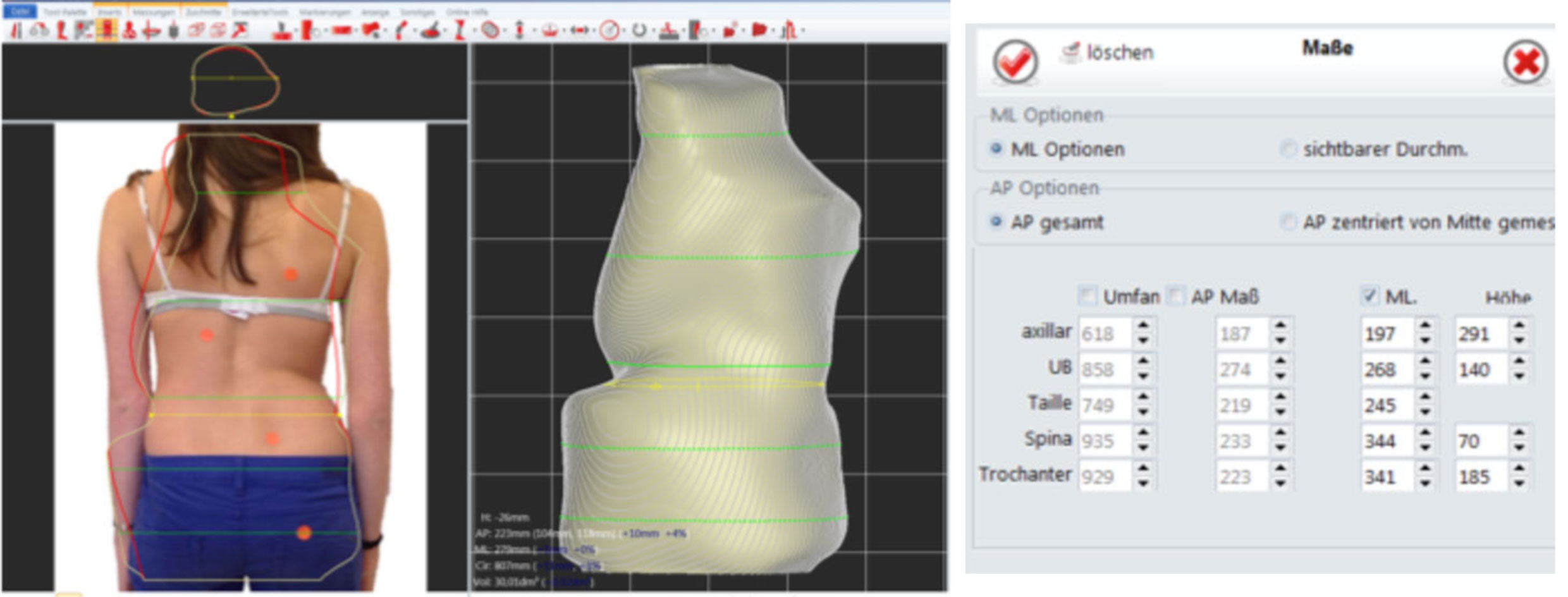
Abb.5: Modifikation eines Bibliothekmodells für ein 4 -bogiges Krümmungsmuster per Maßeingabe
Der Erfolg in dieser Methode liegt vor allem in der genauen Zuordnung des richtigen Basismodells zu der entsprechenden Morphologie des individuellen Patienten. In der Praxis der Korsettversorgung bei AIS-Patienten hat sich die Klassifikation von Dr. Manuel Rigo in ihrer Differenzierung als besonders zweckmäßig erwiesen. In seiner Publikation aus dem Jahre 2010 [3] wurde erstmals eine klare Empfehlung zum Korsettdesign unter Berücksichtigung des Röntgenbildes, der klinischen Erscheinung sowie der sagittalen Konfiguration des Patienten gegeben.
Moderne Fertigungstechniken
Als Standardmaterial sind weiterhin die thermoplastischen Kunststoffe Polyethylen/ Polypropylen zu benennen. Wachstumsbedingte Nachpassungen und die leichte Verarbeitung haben sich im Alltag als günstige Eigenschaften dieser Thermoplaste herausgestellt. CFK-Materialien konnten sich bis dato noch nicht durchsetzen. In jüngster Vergangenheit sind vereinzelt auch Versorgungen durch modernen 3D-Druck entstanden (Abb.6). Diesem Verfahren darf in Zukunft sicherlich erheblich mehr Aufmerksamkeit geschenkt werden. Günstig scheint das Zusammenspiel von digital gestützter Planung und Fertigung. Die konventionelle Fertigung des Vakuum-Auflege-Verfahrens mittels Thermoplaste entfällt. Es bleibt zu erwähnen, dass hier noch keine Auswertungen hinsichtlich der Haltbarkeit vorliegen. Hierfür gilt es, die Alltagstauglichkeit, die Wirtschaftlichkeit des 3D-Drucks und die technische Ausstattung der einzelnen Leistungserbringer in Einklang zu bringen.

Abb.6: Korsett im 3D-Druck Verfahren
Gesamtbetrachtung
Neben der Tragedauer der korrigierenden Rumpforthese ist deren primäre Korrektur als wesentlichstes Merkmal zur erfolgreichen Orthesen-Therapie zu betrachten. Hier kann die CAD/ CAM-Technologie zur Erstellung funktioneller Skoliose-Korsette große Dienste leisten und ist im Vergleich zur konventionellen Gipstechnik mindestens als gleichwertig zu bewerten [4]. Deshalb ist deren Gebrauch schon heute in vielen Schwerpunktzentren nicht mehr wegzudenken. Generell können nur noch schwer Gründe für die auf den Gipsabdruck basierenden Versorgungen von AIS Patienten gefunden werden. Die individuelle Formung von nützlichen Modellen am Bildschirm unterscheidet sich doch deutlich von der konventionellen Technik und verlangt vom Techniker ein starkes Umdenken. Hier sind vor allem die fehlende Haptik und die fehlende „begreifbare“ Dreidimensionalität des Gipsmodells immer noch Kritikpunkt. Der für die überwiegend jungen weiblichen Patienten häufig als unangenehm empfundene Gipsabdruck entfällt. Standardisierte Arbeitsprozesse und klar dokumentierte Modifikationen sind ein weiteres Merkmal moderner und qualitätsbewusster Leistungserbringer. Die digitale Modifikation einzelner Patientenscans kann nur den Einstieg in diese Technik darstellen. Zu vielfältig und wenig standardisiert ist die Einflussnahme auf das Modelldesign. Gerade der Gebrauch von Bibliotheksmodellen scheint noch kontinuierlicher in seinen Ergebnissen zu sein [4]. Durch ständige Verbesserung können Erfahrungswerte und spezifische Formen einer Vielzahl von Patienten, unabhängig vom individuellen Techniker, zugutekommen. Selbstverständlich ist diese Arbeitstechnik nicht als „One-size-fits-all“ zu verstehen, sondern verlangt tiefe Kenntnisse im Krankheitsbild und gute biomechanische Fähigkeiten, um jedem Patienten mit seiner Individualität gerecht zu werden. Der optimal gefertigte Korsettrohling kann hier nur als Arbeitsgrundlage für die Versorgung gelten. Der individuelle Beschnitt sowie die optimale „Anpassung“ des Korsetts über Pelotten, Polster oder thermoplastische Modifikationen verlangen weiterhin die gesamte Aufmerksamkeit des Spezialisten und entscheiden mit über den Erfolg der Orthesen-Therapie bei AIS Patienten.
Verfasser:
Jan Jurkoweit OTM, Storch und Beller & Co. GmbH, 79108 Freiburg, skoliose@storch-beller.de
Quellen:
[1] Nachemson AL, Peterson LE. Effectiveness of treatment with a brace in girls who have adolescent idiopathic scoliosis. A prospective, controlled study based on data from the Brace Study of the Scoliosis Research Society. J Bone Joint Surg Am. 1995; 77: 815–812.
[2] Spine (Phila Pa 1976). 2007 May 20;32(12):1355-9.Analysis of sagittal alignment in thoracic and thoracolumbar curves in adolescent idiopathic scoliosis: how do these two curve types differ?
Upasani VV1, Tis J, Bastrom T, Pawelek J, Marks M, Lonner B, Crawford A, Newton PO.
Manuel D Rigo, Mónica Villagrasa, Dino Gallo
Scoliosis20105:1DOI: 10.1186/1748-7161-5-1© Rigo et al; licensee BioMed Central Ltd. 2010Received: 28 August 2009Accepted: 27 January 2010Published: 27 January 2010
https://scoliosisjournal.biomedcentral.com/articles/10.1186/1748-7161-5-1 [4] In-brace correction of the Cobb angle with RSC-CAD CAM compared with ‚hand made‘ from the original author
Manuel D Rigo, 1 Dino Gallo,1 and Robert Dallmayer1
Scoliosis. 2010; 5(Suppl 1): O68.
Published online 2010 Sep 10. doi: 10.1186/1748-7161-5-S1-O68
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2938702/
Literatur:
Wirbelsäulendeformitäten: Konservatives Management Weiß, Hans-Rudolf
Verlag: Richard Pflaum Vlg Gmbh, 2003
ISBN 10: 3790508977 ISBN 13: 978379050897
Das Cheneneau Korsett nach Dr. Rigo Bufa Seminarunterlagen. 2008
Konservative Behandlung der idiopatischen Skoliose – Beeinflussung der Rumpfasymetrie mit Cheneau – Korsettarchetypen. Orthopäde 2015, 44:869-878. Springer Verlag Berlin Heidelberg 2015
SimBrace® Korsetttechnik
SimBrace®, neue Scantechnik mit Korrektursimulation
SimBrace® ist ein innovatives Verfahren, das uns in der Orthopädietechnik ermöglicht die Funktion der Orthesen zu prüfen bevor sie für den Patienten angefertigt werden. Christian Kienzle, Orthopädietechniker-Meister und Leiter der Forschungs- und Entwicklungsabteilung bei der Firma Pohlig GmbH in Traunstein, erklärt, was sich dahinter verbirgt.

Herr Kienzle, welche Vorteile bringt dieses neue Verfahren?
Der große Vorteil liegt darin, dass wir die Funktion der Orthese überprüfen können bevor wir sie erstellen. Bislang kam es auf die Erfahrung und das Geschick des
Orthopädietechnikers an oder auf die Qualität der CAD Simulation, die uns eine mögliche Lösung berechnet hat. Allerdings spielen hier so viele variable, unsichere Faktoren
mit rein. Beim händischen Gipsabdruck benötigen wir beispielsweise die Erfahrung vom Orthopädietechniker-Meister. Seine Einschätzung muss mit den tatsächlichen Vorrausetzungen wie Flexibilität, Achsen, Kräfte und vielem mehr übereinstimmen. Das mit Computersimulation erstellte theoretische Rechenmodell bezieht wiederum keine tatsächlichen Faktoren mit ein, wie z.B. die Flexibilität der Wirbelsäule, an welchen Stellen die Muskeln verkürzt sind und ob überhaupt eine Korrektur möglich ist. Auch die Bereiche, die sich korrigieren lassen, können nicht in die Simulation mit einbezogen werden.
Dies alles musste bisher an einer Orthese so lange optimiert werden, bis ein zufriedenstellendes Ergebnis vorlag – also bis die maximale Korrektur bzw. Funktion erreicht
war. Mit einem Simulationsgerät kann nun das optimale Ergebnis viel schneller und besser erzielt werden. Dank SimBrace® lässt sich die maximale Funktion bereits im Vorhinein erfassen. Bei der Anprobe ist dann im Normalfall nur noch ein minimales fine tuning notwendig.
Wie funktioniert SimBrace® genau? Können Sie das Verfahren am Beispiel einer Skoliose erklären?
Zunächst bekommen wir das Röntgenbild bzw. die Fehlstellung der entsprechenden Gliedmaße vom Arzt vorgegeben. Ziel ist es, von der Fehlstellung in eine Funktionsstellung oder in eine Körpersymmetrie zu kommen. Um das zu erreichen, müssen wir definieren, wieviel Korrekturdruck der Körper benötigt und mit welcher Stellung wir das bestmögliche Korrekturergebnis erzielen können.
Als aller erstes legen wir das Gerät an den Patienten an. Zusammen mit einem Physiotherapeuten wird dann der Rumpf korrigiert bis die gewünschte Funktion und das bestmögliche Ergebnis vorliegen. Diese Stellung wird dann per Scanner digital erfasst und dokumentiert. In einem von uns speziell entwickelten Vorgang wird anschließend das CAD Modell am PC weiter bearbeitet. Danach erstellen wir in modernen CNC Fräsen unsere Korsettmodelle zum Tiefziehen. Im weiteren Produktionsverlauf wird das gleiche Verfahren wie bisher im Kunststofftiefziehen angewendet, um das Korsett fertigzustellen.
Wie sind die Orthesen, die im SimBrace® Verfahren erstellt wurden, im Vergleich zu den herkömmlichen Orthesen beschaffen?
Was die Materialien betrifft sind sie genau gleich beschaffen. Der Unterschied liegt darin, dass die Funktionsstellung der mit SimBrace® angefertigten Orthese aufgrund der Simulation optimal ist.
Wer hat dieses Verfahren entwickelt und wie kam es dazu?
Mein Team und ich haben SimBrace® in Zusammenarbeit entwickelt. Immer wieder standen wir während der Gipsabdrucknahme vor dem Problem, dass wir zum Eruieren der maximalen Korrektur eigentlich mehr Hände benötigt hätten als uns zur Verfügung standen. Um einen besseren Start in die Orthesenversorgung zu erhalten, haben wir das SimBrace® Verfahren entwickelt.
Hat SimBrace® auch etwas mit dem Design der Orthese zu tun?
Die Designmöglichkeiten sind beim SimBrace® Verfahren zweitrangig. Diese setzten wir verstärkt in der Printtechnik um. Bei SimBrace® handelt es sich dagegen um ein Verfahren, das die maximale Funktion der Orthese simuliert bevor sie gebaut wird. Ob man die Orthese im Endeffekt digital oder herkömmlich anfertigt, welche Farbe oder welches Muster sie hat etc. ist für dieses Verfahren nicht von Bedeutung.
Dieses Interview wurde geführt mit Christian Kienzle (Leitung F&E – Pohlig GmbH) · www.simbrace.de
Night-Time-Brace
Inhalte folgen
Stütz-Korsett
Das Rahmenstützkorsett
dynamischer und aktiver Wirbelsäulenentlaster
- Individuelle Maßanfertigung nach Gipsabdruck und Anprobe.
- Aktive Entlastung der Lenden- und unteren Brustwirbelsäule durch Extension mittels Pneumatik-System
- Die Pneumatik wird nach dem Anlegen der Rumpforthese mittels einer Hochdruck-Handpumpe aktiviert. Ein Rückschlagventil verhindert nach dem Abnehmen der Handpumpe das Entweichen der Luft.
- Mit eingebautem Druckregulierventil lässt sich der Extensionsdruck individuell einstellen.
Indikation
Lumbalgien
Osteochondrose
Indikation
Skoliose
Lordose
Indikation
Osteoporosen
Spondylose
Indikation
Diskushernie
Spondylarthrose
Indikation
unfallbedingte Druckschäden
statisch-muskuläre Insuffizienz
Das modifizierte Rahmenstützkorsett mit pneumatischer Wirbelsäulenextension ermöglicht eine gezielte Entlastung des betroffenen Wirbelsäulenabschnitts zu jeder Zeit. Durch die Dynamik der Pneumatik wird der Patient in seiner Beweglichkeit nicht behindert. Der mit Luftdruck arbeitende Mechanismus erlaubt eine individuelle und fein dosierbare Entlastung im Lenden- und unteren Brustwirbelbereich.
Die mit Druckluft mittels einer speziellen Handluftpumpe aktivierte Rumpforthese ist eine dynamische und aktive Therapie- und Heilvorrichtung für die erkrankte Lendenwirbelsäule und dient auch zur Unterstützung von Therapiemaßnahmen zur Stärkung der Rumpf- und Beckenmuskulatur. Sie wird individuell nach Gipsabdruck und Anprobe auf Maß angefertigt. Die Rumpforthese besteht aus zwei elastischen und gepolsterten Spangenmodulen, einem Führungsstab im Rücken, einem Stoffvorderteil mit Klettverschlüssen und zwei schlanken, absolut druckstabilen und für dieses Entlastungssystem neu entwickelten und patentierten Druckluftstäben (Pneumatik) sowie einem selbstregulierendem Füll- und Druckregulierventil.
Der Abstand der beiden Spangenmodule, die Größe der Druckluftstäbe und deren Hub werden individuell auf die Rumpfgröße des Patienten angepasst. Die bewegliche Befestigung der Druckluftstäbe und das seitlich offene Stoffvorderteil ermöglichen dem Patienten seinen täglichen Aktivitäten ohne nennenswerter Behinderung nachzugehen.
Die Rumpforthese wird unsichtbar unter den Oberkleidern auf der Unterwäsche, kann aber auch auf den Kleidern getragen werden. Das Führungselement im Rücken garantiert den exakten Sitz des oberen Spangenmoduls. Mittels der mitgelieferten Druckluftpumpe werden die miteinander verbundenen Druckluftstäbe gleichmäßig über das Füllventil bis zum Anschlag aufgepumpt. Zu viel eingefüllte Luft entweicht automatisch über das spezielle Druckregulierungsventil, und zwar auf den vom Orthopädietechniker ermittelten individuellen Wert, der so eingestellt ist, dass die beiden Druckluftstäbe bei Bewegungen des Oberkörpers immer einfedern können. Eine aktive und ungehinderte Betätigung der Rumpf- und Beckenmuskulatur ist somit immer gewährleistet, eine Muskelatrophierung kann folglich nicht entstehen.
Durch das Aufpumpen der Druckluftstäbe fahren die beiden Spangenmodule auf ein bestimmtes Maß auseinander. In der Folge wird das auf diesem Wirbelsäulenabschnitt lastende Gewicht von der oberen Spange aufgenommen und über die beiden Druckluftstäbe auf die untere Spange übertragen. Die gesamte Lendenwirbelsäule ist somit während der täglichen Tragedauer, die sich auf wenige Stunden oder den ganzen Tag erstrecken kann, entlastet.
Sind die Leiden im Anfangsstadium, wird die Rumpforthese nur während einer bestimmten Zeitspanne - die mehrere Wochen oder Monate betragen kann – getragen. Chronische Leiden älterer Patienten machen das Tragen über einen längeren Zeitraum notwendig, vereinzelt ist das dauernde Tragen nötig, doch in den meisten Fällen genügt die periodische Entlastung mit der Rumpforthese um schmerzfrei zu sein.
